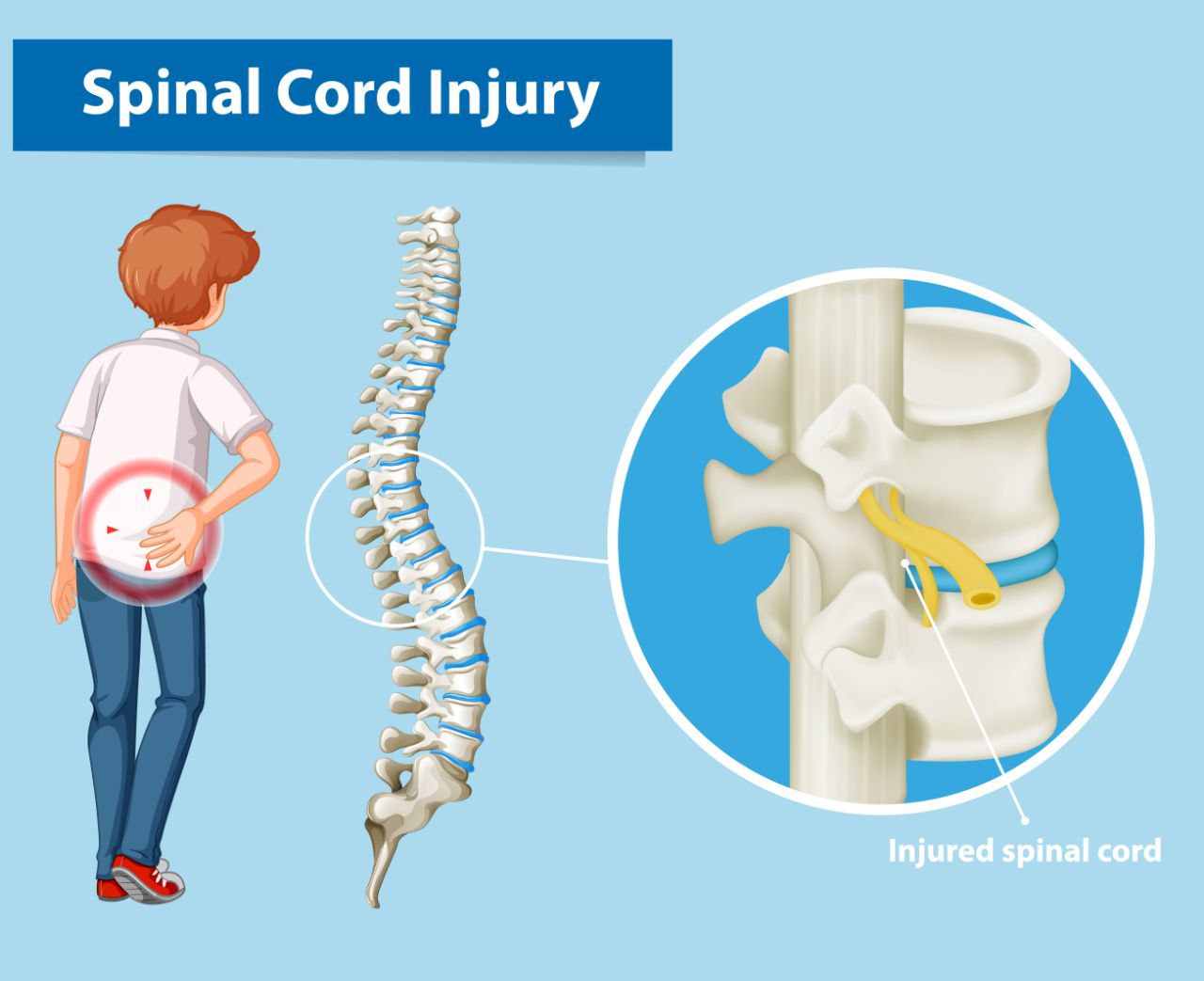
ضایعات نخاعی، یکی از موارد ناتوان کننده در جامعه است که در بیشتر مواقع در اثر سوانح اتفاق میافتد.
اپیدمیولوژی ضایعات نخاعی:
به طور میانگین در دنیا، سالانه 10 الی 80 نفر به ازای هر 1 میلیون نفر از جمعیت به ضایعات نخاعی دچار میشوند. این آمار در ایران بین 40 الی 50 نفر به ازای هر 1 میلیون نفر جمعیت است و سالانه حدود 3000 تا 4000 نفر از جمعیت کشور به ضایعات نخاعی دچار میشوند. به دلیل اینکه در آسیب های نخاعی، بهبودی کم بوده و گاها فرد تا آخر عمر با آن دست و پنجه نرم میکند؛ تعداد افراد مبتلا به ضایعات نخاعی در جامعه رو به افزایش است. نسبت ابتلای مردان به ضایعات نخاعی حدودا 3 برابر زنان است (آمار تقریبی) و دلیل آن نیز وجود رفتارهای پر خطر در میان مردان می باشد.
آسیب های نخاعی روند طولانی از انواع درمان ها را لازم دارند و همانطور که بیان شد فرد خیلی از اوقات تا آخر عمر با آن دست و پنجه نرم میکند و این نکات بیانگر این است که از لحاظ اقتصادی نیز، بسیار فرد را درگیر میکند به گونهای که هزینه های سنگین و پی در پی را در طولانی مدت بر فرد تحمیل میکند.
سن بروز عارضهی نخاعی :
بیشترین سن بروز ضایعه، 16 الی 40 سال است و تبعا از یک جایی به بعد، هر مقدار که سن بیشتر میشود، درصد ابتلا به ضایعات کمتر میشود چرا که رفتار های پر خطر کمتر میشود.
ضایعات نخاعی، دارای عوارض طولانی و پیچیدهای هستند که سیستم های مختلفی از بدن انسان را درگیر کرده و در خیلی از موارد، فرد تا آخر عمر با آن دست و پنجه نرم میکند.
نکته : برای اینکه درک درستی از انواع ضایعات نخاعی و عوارضی که بعد از آن ایجاد میشود داشته باشیم؛ باید اطلاعات دقیق و کاملی از آناتومی نخاع (Spinal Cord) و مسیر های نخاعی و اینکه هر مسیر مسئول آوردن یا بردن کدام یک از پیام های حسی و حرکتی است، داشته باشیم.
آناتومی نخاع و راه های نخاعی :
طناب نخاعی به همراه مغز، سیستم عصبی مرکزی بدن انسان را تشکیل میدهند. طناب نخاعی درون ستون فقرات قرار گرفته است و 31 جفت عصب نخاعی از آن منشأ میگیرند. نخاع، مغز را به سیستم عصبی محیطی و اندام ها مرتبط میکند و مسیری برای آمد و رفت پیام ها از مغز به اندام ها و ارگان ها و برعکس میباشد.
شکل ظاهری نخاع همانند یک طناب سفید رنگ است که طول آن در یک فرد بزرگسال حدودا 45 سانتی متر است و از سوراخ بزرگ کف جمجمه (سوراخ مگنوم) شروع شده و تا سطح نخستین یا دومین مهره ی کمری، درون ستون فقرات امتداد می یابد.
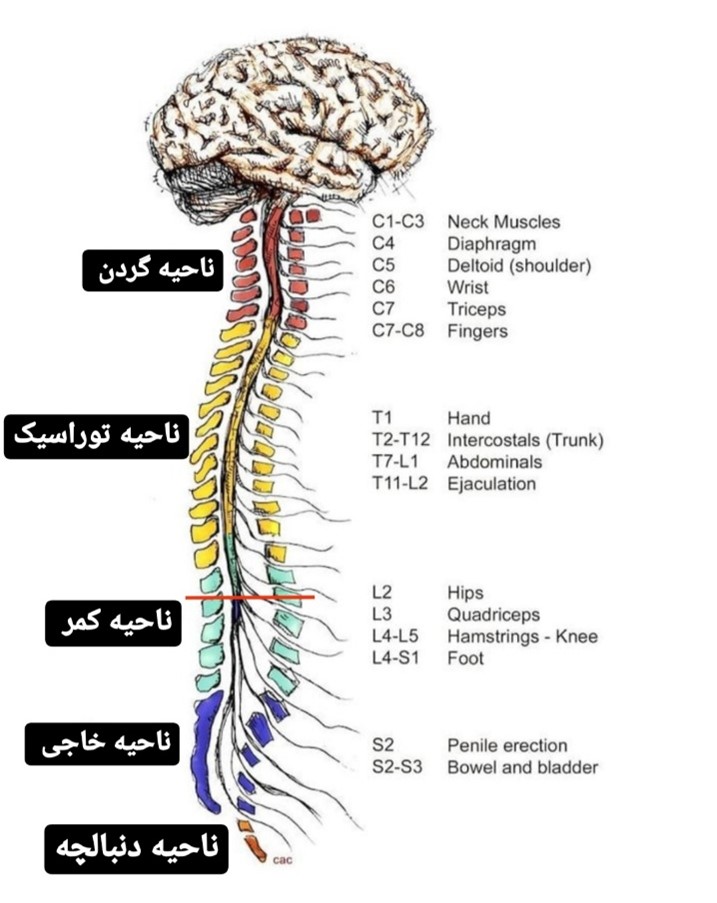
(شکل شماره 1 – طناب نخاعی، خط قرمز در ناحیه کمر نشان دهندهی اتمام نخاع است)
پس از اینکه خود طناب نخاعی تمام میشود، اعصاب نخاعی و شاخه های آنها در کانال مهرهای امتداد مییابند تا در سوراخ بین مهرهای مربوط به خود خارج شوند. به خاطر تشابه این شبکه اعصاب در انتهای نخاع به دم اسب، آنها را اعصاب دم اسبی نامیدهاند (شکل شماره 2).
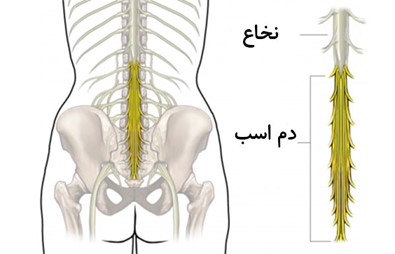
(شکل شماره 2 – اعصاب دم اسبی)
نخاع را یک پرده سه لایه به نام پرده مننژ پوشانده است که وظیفه حفاظت و تغذیه نخاع را به عهده دارد و بیان جزئیات آن در این مقاله نمیگنجد.
نخاع از دو بخش مادهی خاکستری و مادهی سفید تشکیل شده است. مادهی سفید رشته های عصبی هستند که مسئول آوردن یا بردن پیام های عصبی از مغز به نخاع و برعکس هستند و دلیل سفیدی این بخش، وجود غلاف های سفید رنگ میلین دور رشته ها میباشد که سرعت پیام عصبی را بیشتر میکند. مادهی خاکستری به طور عمده، از جسم سلولیِ سلول های عصبی تشکیل شده است (شکل شماره 3 آناتومی کلی نخاع را نشان داده است).
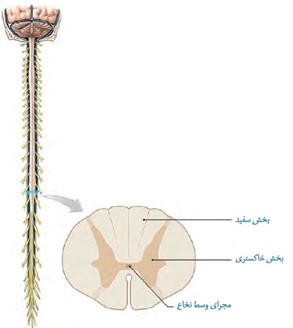
(شکل شماره 3 – ماده سفید و خاکستری نخاع)
شاخ خلفی (پشتی) ماده خاکستری، بخش حسی و شاخ قدامی (جلویی) آن، بخش حرکتی میباشد. پیام های حسی از طریق شاخ خلفی ماده خاکستری وارد نخاع میشوند. در صورت لزوم پردازش این پیام ها در مغز؛ از طریق مسیر های نخاعی (موجود در ماده سفید)، به مغز رفته تا در آنجا پردازش شوند.
پیام های حرکتی نیز از طریق شاخ قدامی ماده خاکستری نخاع از آن خارج شده و به اندام ها میروند تا دستورات حرکتی (صادر شده از مغز یا خود نخاع) را به بخش های مختلف بدن برسانند.
حس هایی که وارد نخاع میشوند، در نهایت به قشر مغزی می روند و شامل دو گروه هستند :
- گروهی که مسیر های عصبی صعودی آنها، در خود نخاع و قبل از رسیدن به ساقه مغز تقاطع پیدا میکنند. این گروه شامل حس های حرارت، درد، فشار و لمس خام هستند. اگر یک سمت نخاع آسیب ببیند، در سمت مقابل بدن، این چهار تا حس مختل خواهند شد.
- گروهی که مسیر های عصبی صعودی آنها، در ساقهی مغز و بعد از گذر از نخاع تقاطع پیدا میکنند. یعنی در خود نخاع تقاطع ندارند و مستقیم بالا میروند. این گروه شامل حس های ارتعاش، لمس دقیق و حس عمقی یا همان Proprioception (روی اینجا کلیک کنید) هستند. اگر یک سمت نخاع آسیب ببیند، در همان سمت بدن، این حس ها مختل خواهند شد.
نکته : همانطور که بیان شد، در ضایعات یک سمت نخاع یک سری از حس های همان سمت و یک سری از حس های سمت مقابل مختل میشوند. اما برای حرکت (مسیر های نزولی از مغز که فرمان های حرکتی را منتقل میکنند) به این صورت است که هر سمت (راست یا چپ) از نخاع آسیب ببیند؛ کل حرکت در همان سمت مختل خواهد شد، چرا که مسیر های حرکتی بعد از اینکه وارد نخاع میشوند، در نخاع تقاطعی ندارند.
با توجه به اینکه کلیاتی از آناتومی نخاع بیان شد، الان وارد جزئیات آسیب های نخاعی میشویم.
دلایل ایجاد آسیب های نخاعی :
آسیب های نخاعی به دلایل مختلفی میتواند رخ بدهد. به طور کلی عوامل ایجاد کننده آسیب های نخاعی یا تروماتیک (در اثر ضربه و تروما) هستند و یا غیر تروماتیک. در عوامل تروماتیک، یک آسیب در اثر ضربه، برخورد، تصادف، سقوط و ... اتفاق میافتد که منجر به شکستگی مهره (یا مهره ها) و پارگی رباط ها و عضلات و مشکلات عروقی میشود. عوامل تروماتیک، دلیل ایجاد بیشتر آسیب های نخاعی میباشند و شیوع بیشتری نسبت به عوامل غیر تروماتیک دارند. بیشترین عوامل تروماتیکی که منجر به آسیب های نخاعی میشوند؛ اول پرت شدن از ارتفاع (حدود 42 درصد) و بعد حوادث جادهای و رانندگی (حدود 38 درصد) هستند.
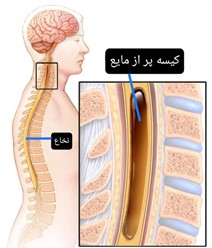
(شکل شما ره 4 _سیرنگومیلی)
عوامل غیر تروماتیک عواملی هستند که ضربه و برخوردی صورت نمیگیرد و خود این عوامل نیز میتوانند در دو دسته مادرزادی و اکتسابی تقسیم بندی شوند. از جمله عوامل مادر زادی، بیماری سیرنگومیلی یا نخاع گشادگی (یک بیماری مادر زادی که در آن یک حفره پر از مایع به جای بخشی از نخاع وجود دارد و آن بخش از نخاع کلا وجود ندارد_ شکل شماره 4) و بیماری اسپاینا بیفیدا یا مهره شکاف (بیماری که در آن به دلیل نقص ستون فقرات در دوران جنینی و عدم تشکیل کامل همهی بخش های مهره رخ میدهد و درجات مختلفی دارد به گونهای که از فقط عدم تشکیل کامل ساختار مهره بدون هیچ درگیری نخاعی، تا درگیری خود نخاع و بیرون زدن از محلی از مهره که ناقص است را شامل میشود) را میتوان نام برد. از عوامل اکتسابی نیز میتوان به عفونت هایی که نخاع را درگیر میکنند، بیرون زدگی دیسک های بین مهرهای، تومور های نخاعی و فلج اطفال و ... اشاره کرد.
ادامه این مطلب را می توانید در مقاله بعدی بخوانید
در صورت داشتن سوال از لینک پرسش و پاسخ ، سوال خود را مطرح نمایید.