نشانگان خروجی قفسه سینه اختلالی که اشاره به تحت فشار قرار گرفتن عروق زیرترقوهای و تنهی پایینی شبکه عصبی بازویی در ورودی بالایی قفسه سینه دارد.
ورودی بالایی قفسه سینه، در خارج توسط دنده اول، در پشت توسط ستون فقرات و در جلو با استخوان ترقوه و جناغ محدود میشود.
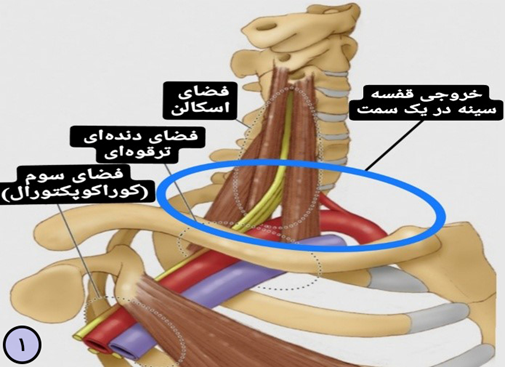
شبکه عصبی بازویی و عروق زیر ترقوهای به طور طبیعی در این خروجی، از سه فضا عبور میکنند. این سه فضا به دلیل ساختار خاص خود میتوانند عناصر ذکر شده را تحت فشار قرار دهند. (شکل 1)
این اختلال در زنان شایع تر است و یک سری دلایلی ساختاری و آناتومیکی دارد.
این ضایعه جزو ضایعات آسیب به اعصاب محیطی طبقه بندی میشود هرچند درگیری عروق را نیز داریم و چون مجموعهای از درگیری ها را داریم، به آن عنوان سندرم و نه یک ضایعه یا آسیب مشخص را میدهند.
- فضای اول یا فضای اسکالن
این فضا مثلثی و تنگ بوده ، قاعده آن در پایین و راس آن رو به فک بالا میباشد . بخش های مختلف این فضا عبارتند از :
در جلو : عضله اسکالن جلویی
در عقب : عضله اسکالن میانی
در پایین : دنده اول
- فضای دوم یا فضای دندهای ترقوهای
به دلیل اینکه دندهای اول با جناغ و ترقوه نیز به جناغ و کتف مفصل، فضای مد نظر متحرک بوده و با تغییر در مفصل بین ترقوه و کتف ( مفصلAC ( این فضا تنگ و عریض میشود. بخش های مختلف این فضا شامل عناصر فضای اسکالن و سیاهرگ زیر ترقوهای میباشد و عبارتند از :
در جلو : یک سوم داخلی استخوان ترقوه و سیاهرگ زیر ترقوهای
در پشت : خودش دو بخش داخلی و خارجی دارد
قسمت داخلی : لبه جلویی_خارجی دنده اول
قسمت خارجی : لبه جلویی استخوان کتف
- فضای سوم یا فضای کوراکوپکتورال
این فضا در زیر زائده منقاری یا کوراکوئید استخوان کتف و عضله پکتورال کوچک قرار گرفته است.
در این فضا تنهی پایینی شبکه بازویی قرار گرفته است.
در حرکت ابداکشن شانه یا بالا آوردن دست و شانه ها از کنار ، این فضا تنگ میشود.
) فضا ها را در شکل زیر مشاهده میکنید )
شبکه بازویی و عروق زیر ترقوهای از هر کدام از این سه فضا که عبور کنند، میتوانند تحت فشار قرار بگیرند و درگیر شوند. (شکل 2)
سندرم های گروه TOS :
- سندرم هایی که هم اعصاب و هم عروق درگیر میشوند (Neurovascular )
- سندرم هایی که فقط درگیری اعصاب رو داریم ( Neurological )
عوامل زمینه ساز سندرم خروجی قفسه سینه:
-
عوامل غیر مادر زادی سندرم خروجی قفسه سینه
فعالیت های تکراری در حرکت ابداکشن بازو، گرفتگی و حجیم بودن عضلات مربوط به هر سه فضا، راستای نامناسب بدن مثل افزایش قوس مقعر ناحیه توراسیک، وضعیت سر رو به جلو، شانه های گرد شده، وضعیت Guarded ( وضعیتی که در آن سینه ها جلو و شانه ها عقب رفته )، حمل کیف سنگین رو شانه ها، پرکاری عضلات فرعی تنفس مثل عضلات اسکالن در کسانی که مبتلا به تنگی راه های هوایی، تومور در قله ریه، وجود سینه های بزرگ در خانم ها، و هم چنین عدم استفاده از شانه ها به علت درد یا بی حرکتی، باعث ضعف عضلات لواتر اسکپولا، تراپزیوس و رومبوئید ها شده که به اسم سندرم ptosis شناخته میشود نیز، سبب بروز سندرم خروجی قفسه سینه میشوند.
-
عوامل مادرزادی سندرم خروجی قفسه سینه
شایع ترین علت مادر زادی بروز این عارضه، دنده گردنی است. در این عارضه، زوائد عرضی مهره هفتم گردن به صورت یک یا دو طرفه بزرگتر از حد طبیعی میشوند. این زوائد ممکن است غضروفی یا استخوانی بوده و از طرف چپ بیشتر ایجاد میشود. هم چنین اتصالات غیر طبیعی در محل چسپندگی عضلات اسکالن، استخوان ترقوه دو قطعه ای، تغییرات مادر زادی در عروق مثلا مسیر نادرست عروق زیر ترقوهای نیز میتوانند از دلایل مادرزادی بروز این سندرم باشند.
-
عوامل ضربهای سندرم خروجی قفسه سینه
شکستگی بدجوش خورده ترقوه یا دنده اول که اندازه دهانه خروجی توراسیک را تغییر میدهد، در رفتگی شانه، جراحی ناحیه سر و گردن، و صدمات آسیب شلاقی از جمله عوامل ضربهای میباشند.
اغلب بیماران مبتلا به سندرم خروجی قفسه سینه از مشکلات ثانویه شکایت دارند مانند : نقاط ماشهای، آسیب های اولیه یا ثانویه در مفصل شانه، اختلالات گردنی و آسیب های محیطی اعصاب که بیشتر در نواحی دست و ساعد ها بروز میکنند. به همین دلیل باید بین سندرم خروجی قفسه سینه که ریشه های عصبی C8 و T1 را درگیر کرده و سندرم های درگیری ریشه های عصبی گردن که ریشه های C5_C7 را درگیر میکند ، افتراق گذاشت.
• علائم بیماران مبتلا به سندرم خروجی قفسه سینه :
در این بیماران، درد و بیحسی از قسمت خارجی گردن شروع و به شانه کشیده میشود، سپس به بازو منتشر شده و از قسمت داخلی ساعد تا انگشت کوچک و حلقه انتشار مییابد. درگیری در مسیر درماتوم ( ناخیهای از پوست که توسط یه ریشه مشخص عصبی نخاعی عصب دهی میشود) C8_T1 میباشد.
درد در مسیر عصب اولنار تا انگشت 4 و 5 و گاهی در درگیری عصب مدین تا انگشت 3 نیز منتشر میشود.
علائم عصبی شامل درد و بی حسی و از نظر حرکتی هم ضعف و تحلیل عضلانی، خصوصا عضلات کوچک خود دست ها.
علائم عروقی عبارت اند از :
شریانی ( سرخرگی ) : سرد شدن، رنگ پریدگی، ضعیف شدن نبض رادیال
وریدی (سیاهرگی) : سیانوز، سردی، تورم وریدهای سطحی
در صورتی که علت ضایعه غیر ضربهای باشد، شروع درد به صورت تدریجی است.
در گروه که درگیری نورولوژیکال یا عصبی دارند ، درد از نوع مکانیکی است.
گاهی درد شبانه سبب بیدار شدن فرد از خواب میشود.
دامنه علائم از درد گردن و بازو تا احساس خستگی در بازو هنگام حمل اشیاء یا فعالیت های بالای سر متغییر است.
درد ممکن است به قفسه سینه همان سمت منتقل شود.
در بیماران گروه نورولوژیکال درد ممکن است با لمس عضلات اسکالن و هم چنین شبکه بازویی ایجاد شود.
در این بیماران حساسیتِ به لمسِ عضله زیر ترقوهای ( ساب کلاویوس ) شایع است.
نکته مهم : تشخیص این بیماری باید توسط درمانگر حاذق صورت گیرد که شامل مراحل ذیل است :
اول باید تاریخچه بیمار و نکات مربوط به درد بیمارو زمان شروع و افزایش یا کاهش درد و علائم از بیمار پرسیده شود و سابقه بیمار چک شود. در مرحلهی بعدی معاینه فیزیکی بیمار صورت میگیرد که در این مرحله، الگوهای تنفس بیمار، راستای بدن بیمار، شکل و ساختار حفره خروجی توراسیک، طول و قدرت عضلات مربوطه، دامنه حرکتی مفاصل مرتبط و سایر موارد لازم که درمانگر برای معاینه لازم میداند، چک میشود.
هم چنین یک سری تست های خاص برای تشخیص این عارضه وجود دارد که توسط درمانگر روی بیمار انجام میشود مثل تست آلن ( Allen ) و تست ادسون ( Adson ). و نیز اگر به وجود دنده گردنی شک شد، عکس های x_ray میتوانند در تایید تشخیص به درمانگر کمک کنند.
درمان فیزیوتراپی سندرم خروجی قفسه سینه :
با هر علتی، برنامه درمانی با اهداف زیر برای بیمار انجام میشود:
- تمرینات تقویتی
- تمرینات کششی
- آموزش تمرینات راستای درست قرار گیری
- تصحیح راستا و وضعیت یکی از مهمترین اهداف درمانی درمانی میباشد
درمان در سه مرحله ( Stage ) انجام میشود:
مرحله 1
- در مراحل نخست باید به بیمار وضعیتی آموزش داده شود که دست ها ( اندام فوقانی ) سبب کشیده شدن یا تخت فشار قرار گرفتن شبکه بازویی نشود. یعنی در بیمار در هر وضعیتی قرار میگیرد باید دست هایش در یک حالتی باشند که کمترین فشار به شبکه بازویی وارد شود ( اسم این وضعیت دست ها را rest position میگذاریم )
- در وضعیت نشسته این حالت با تکیه و گذاشتن دست ها روی میز بدست میآید.
- در وضعیت خوابیده این حالت با تغییر وضعیت و قرار دادن بازو بر روی بالشت به دست میآید.
- در وضعیت طاق بازاین حالت با قرار دادن یک بالشت جهت حمایت بازو بر روی شکم به دست میآید.
- از استرپ (strap) 8 جهت کشیدن شانه ها و خارج شدن شانه ها از وضعیت گرد شده، استفاده میشود.
- تاکیدمان بر انجام درست تنفس دیافراگماتیک برای بیمار است.
مرحله 2
- تکنیک های موبیلیزیشن در گرید های 1 و 2 در مفاصل آکرومیوکلاویکولار، استرنوکلاویکولار و اسکپولوتوراسیک، دنده های اول و دوم، مهره های گردنی و بالایی توراسیک باید انجام شوند. جهت انجام این تکنیک ها نیز به عنوان مثال در مفصل استرنوکلاویکولار به سمت بالا و پایین خواهد بود ( لغزش یا گلایدینگ به سمت بالا و پایین ). در مفصل آکرومیوکلاویکولار نیز جهت اعمال نیرو برای ایجاد موبیلیزشن به سمت جلو و عقب خواهد بود. ( به عنوان مثال در شکل 3 و 4 زیر، برای مفاصل ac و sc موبیلیزیشن داده شده است که حتما باید توسط درمانگر صورت بگیرد.)
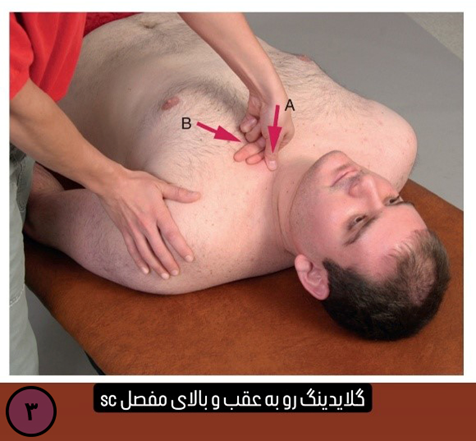
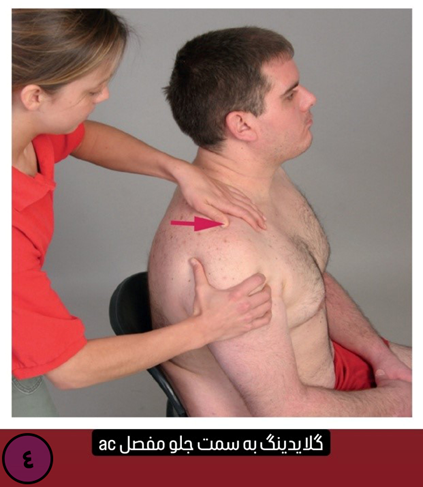
هنگامی که عصب تحریک پذیر نیست موبیلیزیشن اعصاب محیطی و گلایدینگ شبکه بازویی باید انجام شود.
- کشش عضلانی که معمولا تمایل به کوتاهی دارند مثل فلکسور های گردن و عضلات دور کننده و پایین اورنده کتف ها باید انجام شود :
کشش عضلات این گروه که شامل عضلات پکتورال بزرگ و کوچک و هم چنین اسکالن ها است، سبب افزایش فضای دهانهی توراسیک میشود.
گروهی دیگر از عضلات نیز به صورت جبرانی و عادتی در پاسخ به کوتاهی عضلات نام برده و در جهت حفظ وضعیت شانه، کوتاه میشوند و شامل عضلهی بالابرنده کتف و تراپزیویس بالایی هستند در این گروه علاوه بر کشش، تقویت نیز باید انجام شود.
- تمرینات تقویتی برای عضلات اکستانسور گردن و پشت، بالابرنده های شانه و نزدیک کننده های کتف ها، باید انجام شود :
این تمرینات علاوه بر تقویت در این گروه عضلات، سبب کشش عضلات در گروه مخالف خواهد شد.
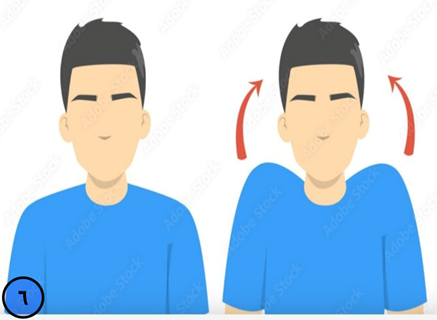
این تمرینات در ابتدا با بالابردن شانه شروع میشوند، از بیمار میخواهیم بدون حرکت سر و گردن و در حالی که دست ها کنار تنه قرار دارند، شانه ها را بالا بیاورد ( shoulder shrug ).
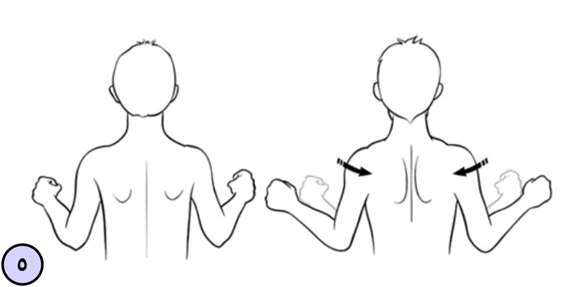
عمل ریترکشن یا نزدیک کردن کتف ها به هم از پشت، جهت تقویت عضلات نزدیک کننده و کشش عضلات دور کننده کتف ها، قابل انجام است. به این شکل از بیمار میخواهیم بدون خم کردن سر و گردن، کتف ها را از عقب به هم نزدیک کند.
در مرحله آخر حرکت نزدیک کردن کتف ها و بالا بردن شونه ، به صورت همزمان باهم باید انجام شود.
در مراحل آخر میتوان از وزنه نیز استفاده کرد.
از ماساژ جهت کاهش درد و ایجاد حالت استراحت در عصلات و بافت ها، میتوان استفاده کرد.
( در شکل های زیر دو نمونه از تمرینات نام برده نمایش داده شده اند. شکل 5 نزدیک کردن کتف ها از پشت به هم و شکل 6 بالابردن شونه ها است که در مراحل پیشرفته تمرینات ، این دو تمرین را با هر ترکیب کرده و با هم انجام میدهیم.)
مرحله 3
- تمرینات تقویتی و کششی ادامه یافته و فعالیت های هوازی ( شدت متوسط ، زمان طولانی ) نیز به کار برده می شود.
- تمرینات اصلاح راستا برای بیمار تجویز میگردد.
- موارد زیر در این مرحله باید به بیمار آموزش داده شود :
- تصحیح وضعیت بدنی
بیمار باید بر روی سمت سالم خوابیده و یک بالشت زیر سر و یک بالشت دیگر در زیر بازو قرار دهد.
از خوابیدن بر روی سمت ناسالم و یا قرار گرفتن در وضعیت دمر ، پرهیز کند.
در هنگام نشستن زیادی خم نشود.
هنگام نشستن در پشت میز، ساعد باید دارای تکیه گاه باشد.
فعالیت های بالاتر از سطح شانه انجام ندهد.
وسایل سنگین را با سمت درگیر حمل نکند و از قرار دادن بند کیف در سمت درگیر بپرهیزد.
بازو نباید برای مدت طولانی آویزان باشد بهتر است دست ها در جیب باشند.
فعالیت های شدید که نیاز به تنفس کوششی دارند را انجام ندهد.
در هوای سرد خود را گرم نگه دارد زیرا سرما باعث افزایش تون عضلانی در قسمت فوقانی گردن میشود.
در صورتی که تمایل دارید می توانید پرسش خود را از طریق سایت زتاطب از متخصص فیزیوتراپی بپرسید.
در صورت داشتن سوال از لینک پرسش و پاسخ ، سوال خود را مطرح نمایید.